Boletín SOmos Ciencia octubre – diciembre 2025

 Buenas practicas clínicas: más allá del cumplimiento normativo, un compromiso ético con la salud pública
Buenas practicas clínicas: más allá del cumplimiento normativo, un compromiso ético con la salud pública
La investigación clínica es un pilar sutil pero crucial para la calidad y la legitimidad de los sistemas de salud contemporáneos. En un contexto de disparidades en el acceso a los recursos sanitarios, limitaciones estructurales y significativas desigualdades sociales, la investigación con seres humanos conlleva una responsabilidad adicional: producir conocimiento científicamente fiable sin comprometer la dignidad, los derechos ni la seguridad de los participantes. En este contexto, las Buenas Prácticas Clínicas (BPC) no deben entenderse simplemente como un marco técnico y regulatorio, sino como una manifestación concreta de la ética aplicada al campo de las ciencias de la salud.
Definidas por las directrices ICH E6(R2), las BPC establecen un estándar internacional que define los principios científicos, éticos y operativos para el diseño, la realización y la presentación de informes de ensayos clínicos. Su misión principal es garantizar que la evidencia se genere con base en metodologías rigurosas y transparentes, a la vez que se protege el bienestar de los participantes en las investigaciones. Esta doble misión, que busca equilibrar la calidad científica y la protección humanitaria, es especialmente importante en las instituciones públicas, donde los participantes suelen presentar una mayor vulnerabilidad social y clínica.
 Por lo anterior, para la Subred Integrada de Servicios de Salud Sur Occidente E.S.E., la implementación de las Buenas Prácticas Clínicas trasciende el cumplimiento normativo y se consolida como un compromiso institucional con la protección integral de la población participante en investigación. Este compromiso se materializa en la adopción de estándares éticos y científicos orientados a minimizar riesgos, garantizar el consentimiento informado y fortalecer la vigilancia de la seguridad de los sujetos de investigación, especialmente en contextos de alta vulnerabilidad. Asimismo, la Subred cuenta con tres centros certificados en Buenas Prácticas Clínicas (BPC), lo que evidencia su capacidad técnica y operativa para desarrollar ensayos clínicos con altos niveles de calidad, transparencia y responsabilidad social, ofreciendo a la población acceso seguro y regulado a nuevas alternativas terapéuticas en concordancia con los lineamientos internacionales vigentes (International Council for Harmonisation [ICH], 2016; World Health Organization [WHO], 2011).
Por lo anterior, para la Subred Integrada de Servicios de Salud Sur Occidente E.S.E., la implementación de las Buenas Prácticas Clínicas trasciende el cumplimiento normativo y se consolida como un compromiso institucional con la protección integral de la población participante en investigación. Este compromiso se materializa en la adopción de estándares éticos y científicos orientados a minimizar riesgos, garantizar el consentimiento informado y fortalecer la vigilancia de la seguridad de los sujetos de investigación, especialmente en contextos de alta vulnerabilidad. Asimismo, la Subred cuenta con tres centros certificados en Buenas Prácticas Clínicas (BPC), lo que evidencia su capacidad técnica y operativa para desarrollar ensayos clínicos con altos niveles de calidad, transparencia y responsabilidad social, ofreciendo a la población acceso seguro y regulado a nuevas alternativas terapéuticas en concordancia con los lineamientos internacionales vigentes (International Council for Harmonisation [ICH], 2016; World Health Organization [WHO], 2011).
En Colombia, la adopción formal de las BPC mediante la Resolución 2378 de 2008 marcó un punto de inflexión en la regulación de la investigación clínica. Sin embargo, el verdadero desafío no ha sido normativo, sino institucional: traducir el marco regulatorio en prácticas cotidianas, cultura organizacional y gobernanza ética efectiva. La certificación de centros de investigación por parte del INVIMA, como la obtenida por los tres centros en los Hospitales de Fontibón, Pediátrico Tintal y Occidente de Kennedy de la Subred Integrada de Servicios de Salud Sur Occidente E.S.E., representa más que un logro administrativo; constituye una evidencia tangible de madurez institucional y de capacidad para integrar la investigación dentro del modelo de atención en salud MAS BIENESTAR (Modelo Más Bienestar, 2024; Invima, 2020; Minsalud, 2008). Desde una perspectiva crítica, la implementación de BPC obliga a las instituciones a replantear su relación con la investigación. No se trata únicamente de cumplir listas de verificación o auditorías externas, sino de consolidar sistemas internos robustos de ética, trazabilidad de datos, gestión del riesgo y formación continua del talento humano. En este sentido, los comités de ética en investigación adquieren un rol estratégico como garantes de la deliberación ética, más allá de la revisión documental, promoviendo una evaluación contextualizada de riesgos y beneficios reales para las poblaciones participantes, tal como lo señala la Organización Mundial de la Salud (World Health Organization [WHO], 2011).
 Asimismo, la integración de la investigación clínica en instituciones asistenciales públicas favorece una relación virtuosa entre atención y ge- neración de conocimiento. La investigación deja de ser una actividad periférica para convertirse en un instrumento de mejora continua, capaz de producir evidencia local relevante, alineada con las necesidades epidemiológicas y sociales del territorio. Esta producción de cono- cimiento situado fortalece la toma de decisiones clínicas y contribuye a políticas públicas más ajustadas a la realidad del sistema de salud, re- duciendo la dependencia exclusiva de evidencia generada en contextos ajenos. No obstante, es indispensable reconocer que la certificación en BPC no constituye un punto de llegada. El riesgo de la formalización sin apropiación cultural es latente. Mantener la vigencia ética y científica de la investigación requiere procesos sostenidos de autoevaluación, capacitación permanente y fortalecimiento de liderazgos institucionales comprometidos con la ciencia responsable. En este marco, la investigación clínica debe entenderse como un bien público, orientado al interés colectivo y no como un fin en sí mismo.
Asimismo, la integración de la investigación clínica en instituciones asistenciales públicas favorece una relación virtuosa entre atención y ge- neración de conocimiento. La investigación deja de ser una actividad periférica para convertirse en un instrumento de mejora continua, capaz de producir evidencia local relevante, alineada con las necesidades epidemiológicas y sociales del territorio. Esta producción de cono- cimiento situado fortalece la toma de decisiones clínicas y contribuye a políticas públicas más ajustadas a la realidad del sistema de salud, re- duciendo la dependencia exclusiva de evidencia generada en contextos ajenos. No obstante, es indispensable reconocer que la certificación en BPC no constituye un punto de llegada. El riesgo de la formalización sin apropiación cultural es latente. Mantener la vigencia ética y científica de la investigación requiere procesos sostenidos de autoevaluación, capacitación permanente y fortalecimiento de liderazgos institucionales comprometidos con la ciencia responsable. En este marco, la investigación clínica debe entenderse como un bien público, orientado al interés colectivo y no como un fin en sí mismo.


 Transformando la educación en salud: tendencias innovadoras para profesionales de la salud en Latinoamérica
Transformando la educación en salud: tendencias innovadoras para profesionales de la salud en Latinoamérica
En Latinoamérica, la formación de profesionales en el área de la salud enfrenta desafíos de carácter estructural, originarios de la inequidad social, expresada en brechas territoriales de acceso a los servicios, los cambios demográficos, la transición epidemiológica marcada por el aumento sostenido de las enfermedades crónicas no transmisibles, la carga creciente de los problemas de salud mental, la presión sobre los sistemas sanitarios con altos déficits financieros y la acelerada incorporación de tecnologías digitales.
Este contexto evidencia la urgencia de replantear la formación de un talento humano en salud integral, competitivo y crítico, con un firme compromiso ético orientado al bienestar colectivo, constituyendo un eje estratégico que garantiza la calidad en la atención, la sostenibilidad del sistema y el cumplimiento del derecho fundamental a la salud.
Este artículo analiza tendencias emergentes de innovación asistencial para la educación en salud, como el aprendizaje híbrido, la educación interprofesional, tecnologías digitales, pedagogía crítica, simulación clínica y evaluación continua, acentuando el rol del profesional de la salud, las instituciones educativas y los lineamientos gubernamentales en la transformación del sector.
 La Agenda 2030 reconoce la salud a través del Objetivo de Desarrollo Sostenible 3 (ODS 3): Salud y Bienestar, cuyo lema es “Garantizar una vida sana y promover el bienestar para todos en todas las edades”, articulando la salud con aspectos económicos, sociales y ambientales que componen el desarrollo sostenible y que deben reflejar sistemas de salud sólidos, resilientes y centrados en las personas (1). Sin embargo, en Latinoamérica persisten brechas significativas en acceso, calidad y oportunidad de los servicios de salud, agravadas por desigualdades territoriales, escasez de talento humano, limitaciones financieras y debilidades en la articulación intersectorial (2).
La Agenda 2030 reconoce la salud a través del Objetivo de Desarrollo Sostenible 3 (ODS 3): Salud y Bienestar, cuyo lema es “Garantizar una vida sana y promover el bienestar para todos en todas las edades”, articulando la salud con aspectos económicos, sociales y ambientales que componen el desarrollo sostenible y que deben reflejar sistemas de salud sólidos, resilientes y centrados en las personas (1). Sin embargo, en Latinoamérica persisten brechas significativas en acceso, calidad y oportunidad de los servicios de salud, agravadas por desigualdades territoriales, escasez de talento humano, limitaciones financieras y debilidades en la articulación intersectorial (2).
En Colombia, se intensifica el debate sobre la necesidad de fortalecer la formación de talento humano en salud desde un enfoque más integral, preventivo y territorial, ante el deterioro progresivo de indicadores de salud pública, evidenciado en el aumento de enfermedades crónicas, problemas de salud mental y presión sobre los servicios (3–4). En este escenario, la educación clínica no puede limitarse a la transmisión de conocimientos técnicos, sino que debe incorporar competencias en salud pública, ética, investigación, gestión, liderazgo e innovación (5).
Este artículo propone una reflexión académica sobre tendencias innovadoras en educación clínica, orientadas a responder a los retos actuales del sistema de salud latinoamericano, articulando las funciones sustantivas de la educación superior, tales como la docencia, investigación y proyección social, en el marco de la práctica asistencial.
 1. Aprendizaje híbrido integrado adopta la formación presencial con entornos virtuales, favoreciendo la flexibilidad, el acceso y la continuidad educativa; garantiza la cobertura formativa en regiones con limitaciones geográficas o de infraestructura, por lo que resulta ser una modalidad eficaz en el ámbito de la salud (6).
1. Aprendizaje híbrido integrado adopta la formación presencial con entornos virtuales, favoreciendo la flexibilidad, el acceso y la continuidad educativa; garantiza la cobertura formativa en regiones con limitaciones geográficas o de infraestructura, por lo que resulta ser una modalidad eficaz en el ámbito de la salud (6).
En países como el nuestro, el aprendizaje híbrido promueve el uso de plataformas digitales y simuladores virtuales que alinean las estrategias de sostenibilidad y eficiencia, facilitan la educación continua y la actualización permanente de los profesionales, al reducir los costos asociados a desplazamientos (7).
2. Educación interprofesional (EIP) es una herramienta clave entre equipos de profesionales interdisciplinarios de la salud para fomentar el aprendizaje a través de la toma de decisiones compartida, favoreciendo el abordaje y la coordinación de respuesta frente a los problemas de salud contemporáneos (8).
La EIP mejora la calidad de la atención, reduce los errores clínicos y optimiza los resultados en salud, en especial en campos como la atención primaria y salud pública (9), por lo que su implementación en Latinoamérica fortalece las redes integrales de servicios, superando las barreras generadas por los modelos fragmentados de atención.
3. Microcredenciales y aprendizaje modular emergen como esquemas de certificación en competencias específicas de áreas como telemedicina, salud digital, epidemiología aplicada, gestión del riesgo y promoción de la salud (10), por lo que resultan ser una respuesta rápida de actualización al talento humano frente a las necesidades cambiantes del sector salud, marcadas por la innovación tecnológica y los cambios normativos, fortaleciendo la capacidad de respuesta institucional y territorial.
4. Tecnologías digitales en la educación en salud son herramientas que transforman los procesos educativos en salud, ya que incorporan plataformas virtuales, inteligencia artificial, analítica de datos y realidad virtual, mejorando la accesibilidad y fortaleciendo el aprendizaje individual y la evaluación de competencias clínicas (11).
En Latinoamérica, la digitalización de la educación en salud se articula con estrategias como la telemedicina y la salud digital, ampliando el acceso a servicios en zonas rurales y poblaciones vulnerables, que contribuyen a la sostenibilidad del sistema sanitario (12).
 5. Pedagogía crítica en salud es un enfoque donde se reconoce que la enfermedad y el bienestar están profundamentecondicionados por factores sociales, económicos y ambientales. Esta propuesta de formación integra la justicia social, el análisis de los determinantes sociales y el empoderamiento comunitario (13).
5. Pedagogía crítica en salud es un enfoque donde se reconoce que la enfermedad y el bienestar están profundamentecondicionados por factores sociales, económicos y ambientales. Esta propuesta de formación integra la justicia social, el análisis de los determinantes sociales y el empoderamiento comunitario (13).
Desde esta perspectiva, la educación clínica forma profesionales reflexivos, comprometidos éticamente y capaces de incidir en políticas públicas, promoción de la salud y prevención de enfermedades, en coherencia con los principios del derecho fundamental a la salud (14).
6. Simulación clínica es una estrategia clave para el desarrollo de habilidades técnicas y no técnicas, el trabajo en equipo, la comunicación y la toma de decisiones bajo presión, permitiendo entrenar sin poner en riesgo a los pacientes y mejorar la seguridad clínica a través de talleres prácticos (15). En contextos de alta demanda asistencial, la simulación fortalece la preparación del talento humano para enfrentar emergencias sanitarias, eventos críticos y situaciones complejas de atención.
7. Evaluación y monitoreo continuo: la evaluación basada en indicadores de desempeño permite medir el impacto de la educación en la práctica clínica, lo que favorece la mejora continua en la toma de decisiones informadas entre instituciones educativas en convenio con escenarios clínicos (16). La articulación entre evaluación educativa y resultados en el área clínica garantiza que la formación del talento humano contribuya efectivamente al bienestar de la población.
Las tendencias analizadas evidencian que la transformación de la educación clínica es un componente de carácter estratégico para fortalecer los sistemas de salud en Latinoamérica; integrar enfoques pedagógicos innovadores, tecnologías digitales y modelos colaborativos responde a los desafíos de la transición epidemiológica, la inequidad social y la sostenibilidad financiera.
No obstante, aún se presentan limitaciones vinculadas al impacto a largo plazo por brechas digitales e innovaciones educativas, resistencia al cambio institucional, baja inversión en infraestructura educativa y desigualdades territoriales, lo que demanda procesos de implementación en investigación aplicada junto a una evaluación rigurosa.
Algunos retos están encaminados a fortalecer la articulación entre políticas educativas y sanitarias, que garanticen la equidad en el acceso a tecnologías educativas y promuevan la investigación educativa en salud con enfoque territorial. A futuro, la educación en escenarios clínicos deberá profundizar su integración con la salud digital, la atención primaria social y los modelos preventivos, alineándose con los ODS y los marcos normativos nacionales.
Así mismo, la transformación de la educación clínica en Latinoamérica es un imperativo para garantizar sistemas de salud más equitativos, sostenibles y centrados en las personas. El profesional de la salud emerge como agente clave de cambio, articulando conocimiento científico, compromiso ético y responsabilidad social. Las instituciones educativas, en



 El primero de tres
El primero de tres
El inicio de la residencia en Medicina Interna no representa únicamente el comienzo de una nueva etapa académica; es, en esencia, el ingreso a una manera distinta de sentir, pensar y vivir la medicina. Desde el primer día, el rol cambia de forma abrupta: la responsabilidad pesa más, las decisiones dejan de ser teóricas y el aprendizaje se convierte en una experiencia diaria, constante y profundamente real. Al mirar en retrospectiva este primer año de residencia, resulta inevitable reconocerlo como un periodo determinante, marcado por retos exigentes, crecimiento continuo y una profunda reafirmación de la vocación médica.
Cada rotación fue una puerta abierta a escenarios clínicos tan reales como desafiantes. Los servicios no solo implicaron una alta carga asistencial, sino que brindaron la oportunidad de atender pacientes con patologías complejas, múltiples comorbilidades y contextos sociales diversos, muchas veces adversos. Estos pacientes reflejaron la verdadera esencia de la Medicina Interna, una disciplina en la que las personas conviven con múltiples enfermedades, tratamientos prolongados y realidades difíciles, en escenarios que en ocasiones se tornan hostiles tanto para ellos como para el equipo de salud. Cada ingreso hospitalario fue más que un diagnóstico: fue una historia que exigía análisis cuidadoso, paciencia, empatía y una visión integral del ser humano, más allá de la enfermedad.
En este proceso, el acompañamiento de los docentes fue un pilar fundamental. Los profesores no solo demostraron un sólido conocimiento médico, sino también una auténtica vocación por la enseñanza, incluso en medio de la presión asistencial. En las madrugadas largas, durante las discusiones de casos complejos o frente a decisiones clínicas difíciles, su presencia permitió transformar la incertidumbre en aprendizaje. No se trató únicamente de recibir indicaciones, sino de aprender a razonar, a sustentar decisiones y a comprender que el error, cuando se reconoce, se analiza y se corrige, también hace parte del camino formativo.
Tornan hostiles tanto para ellos como para el equipo de salud. Cada ingreso hospitalario fue más que un diagnóstico: fue una historia que exigía análisis cuidadoso, paciencia, empatía y una visión integral del ser humano, más allá de la enfermedad.
En este proceso, el acompañamiento de los docentes fue un pilar fundamental. Los profesores no solo demostraron un sólido conocimiento médico, sino también una auténtica vocación por la enseñanza, incluso en medio de la presión asistencial. En las transformar la incertidumbre en aprendizaje. No se trató únicamente de recibir indicaciones, sino de aprender a razonar, a sustentar decisiones y a comprender que el error, cuando se reconoce, se analiza y se corrige, también hace parte del camino formativo.
Este primer año me enseñó que la Medicina Interna no se construye solo con diagnósticos acertados, sino con criterio clínico, reflexión constante y la humildad necesaria para reconocer los propios límites. El aprendizaje, entonces, fue mucho más que memorizar esquemas terapéuticos: se convirtió en un ejercicio continuo de formación del juicio clínico, en el que adquirir la capacidad de priorizar problemas, interpretar información incompleta, reevaluar decisiones y adaptarse a las situaciones del paciente fue un aspecto esencial del proceso de formación como especialista.
Los escenarios de práctica ofrecidos por la Subred Integrada de Servicios de Salud Sur Occidente E.S.E. estuvieron, desde el inicio, a la altura de las expectativas. La diversidad de los servicios, la complejidad de los casos y el trabajo articulado con otros profesionales de la salud permitieron consolidar una formación verdaderamente integral. Estos espacios no solo favorecieron el desarrollo de habilidades clínicas, sino que también impulsaron el crecimiento en áreas igualmente relevantes como la comunicación, el trabajo en equipo y el liderazgo, competencias indispensables para el ejercicio responsable, ético y humano de la Medicina Interna.
 Un aporte especialmente significativo de la Subred fue la oportunidad de desarrollar el proyecto de investigación. Lejos de ser una actividad aislada o secundaria, la investigación se integró de manera natural al proceso formativo. Desde el inicio, el acompañamiento de los asesores fue constante y comprometido; su orientación resultó clave para dar estructura y sentido al proyecto. Contar con escenarios clínicos reales y con herramientas académicas adecuadas permitió que el trabajo avanzara de forma sólida y coherente.
Un aporte especialmente significativo de la Subred fue la oportunidad de desarrollar el proyecto de investigación. Lejos de ser una actividad aislada o secundaria, la investigación se integró de manera natural al proceso formativo. Desde el inicio, el acompañamiento de los asesores fue constante y comprometido; su orientación resultó clave para dar estructura y sentido al proyecto. Contar con escenarios clínicos reales y con herramientas académicas adecuadas permitió que el trabajo avanzara de forma sólida y coherente.
Este proceso no solo fortaleció competencias metodológicas, sino que despertó una mayor sensibilidad frente a la importancia de generar conocimiento propio, contextualizado a la realidad de nuestros pacientes y del sistema de salud. La investigación se transformó en un espacio para cuestionar la práctica diaria, ir más allá de la rutina asistencial y comprender que la medicina basada en la evidencia es un pilar fundamental en la mejora continua de la atención. Entender que cada dato obtenido, cada análisis realizado y cada resultado interpretado pueden traducirse en decisiones más acertadas y en una mejor calidad de vida para los pacientes reafirmó el valor de integrar la investigación al ejercicio clínico.
Al llegar a la etapa final de este primer año de residencia, me queda la certeza de haber recorrido un camino exigente, pero profundamente enriquecedor. La Subred Sur Occidente ofreció un entorno formativo sólido, humano y estimulante, que permitió sentar bases firmes para los años siguientes de la especialización. Más allá de los conocimientos adquiridos, este año fortaleció valores esenciales como la responsabilidad, la empatía y el compromiso con una medicina verdaderamente centrada en el paciente.
Este primer año no solo enseñó a ser un mejor médico, sino también a comprender que la Medicina Interna es, ante todo, una forma de acompañar, de pensar críticamente y de ejercer la profesión con sensibilidad humana. Representa el inicio de un camino que exige aprendizaje constante pero que también ofrece la posibilidad real y profunda de impactar positivamente la vida de las personas.


 Sindrome de Potter tipo IV: reporte de caso Neonatal con displasia renal obstructiva severa
Sindrome de Potter tipo IV: reporte de caso Neonatal con displasia renal obstructiva severa
Antecedentes
El síndrome de Potter, también denominado secuencia de Potter, tiene una incidencia baja, estimada entre 1 por cada 2.000 a 5.000 gestaciones. Generalmente, se asocia con anomalías renales congénitas, hipoplasia pulmonar que genera falla respiratoria en la primera hora de vida y facies típicas.
Palabras clave
Secuencia de Potter, oligohidramnios, displasia renal obstructiva, riñón hipoplásico, mortalidad perinatal.
Introducción
El síndrome de Potter es una condición clínica caracterizada por alteraciones secundarias a un oligohidramnios severo. La diuresis fetal se convierte en la principal fuente de líquido amniótico; por tanto, cualquier alteración que afecte la producción de orina generará una disminución del volumen El síndrome de Potter es una amniótico [1]. condición clínica caracterizada por Este síndrome se asocia con anomalías renales congénitas, hipoplasia pulmonar que genera falla respiratoria en la primera hora de vida y facies alteraciones secundarias a un típicas, tales como: cara aplanada, micrognatia, puente nasal ancho, orejas de implantación baja, pliegues cutáneos redundantes y contracturas en flexión de las extremidades [2].
Reporte de caso
En junio de 2025, ingresa remitido a la Unidad de Cuidado Intensivo Neonatal (UCIN) del Hospital Occidente de Kennedy un paciente masculino de 30 semanas de gestación, quien nació por cesárea de urgencia tras hallazgos ecográficos de anhidramnios severo (índice de líquido amniótico: 1 cm), biometría fetal menor al percentil 5 y un perfil biofísico de 2/8, en el contexto de estado fetal insatisfactorio.
 Durante la valoración inicial se observaron hallazgos dismórficos, incluyendo facies con micrognatia, cuello corto, orejas de implantación baja, anasarca generalizada e hipospadia peneana, asociados a anuria. Se realizó ecografía de vías urinarias, la cual reportó riñón derecho hipoplásico y ausencia de visualización de vejiga y uréteres bilaterales. Con base en los hallazgos clínicos y paraclínicos, se estableció una alta sospecha diagnóstica de secuencia de Potter tipo IV.
Durante la valoración inicial se observaron hallazgos dismórficos, incluyendo facies con micrognatia, cuello corto, orejas de implantación baja, anasarca generalizada e hipospadia peneana, asociados a anuria. Se realizó ecografía de vías urinarias, la cual reportó riñón derecho hipoplásico y ausencia de visualización de vejiga y uréteres bilaterales. Con base en los hallazgos clínicos y paraclínicos, se estableció una alta sospecha diagnóstica de secuencia de Potter tipo IV.
El paciente persistió con requerimientos elevados de FiO2 por falla ventilatoria. Cursó con disfunción renal severa desde el nacimiento, catalogada como lesión renal aguda KDIGO estadio III. El curso clínico se acompañó de falla multiorgánica progresiva, por lo que, tras la realización de una junta médica con el equipo tratante y la madre, se decidió el paso a cuidados paliativos integrales, seguido del posterior fallecimiento del paciente.
Discusión
La secuencia de Potter es una condición conformada por un conjunto de alteraciones derivadas de la presencia inicial de oligohidramnios severo. En el presente caso, se evidenció la presencia de estos signos con la confirmación de anhidramnios severo en el periodo prenatal, a partir de los hallazgos ecográficos [3].
El oligohidramnios es consecuencia de la presencia de malformaciones del tracto urinario. Los defectos genitourinarios del paciente, descritos previamente, establecieron una alta sospecha de secuencia de Potter tipo IV, la cual, según la literatura, se caracteriza por displasia renal secundaria a uropatía obstructiva, que conlleva un daño renal progresivo y crónico [1,4].
La hipoplasia pulmonar en este tipo de pacientes se asocia con falla respiratoria refractaria al soporte ventilatorio. En el presente caso, el recién nacido requirió soporte ventilatorio, el cual no fue exitoso; además, tras los hallazgos radiográficos, se identificaron radiopacidades descritas en relación con déficit de surfactante pulmonar, secundario a la hipoplasia pulmonar. Esto se correlaciona con lo descrito en la literatura, que reporta falla ventilatoria refractaria en este tipo de pacientes debido a la hipoplasia pulmonar [2,5].
Conclusión
El presente caso demuestra la elevada letalidad perinatal de este síndrome, condicionada por la presencia de oligohidramnios severo, hipoplasia pulmonar e insuficiencia renal asociada a uropatías obstructivas severas, las cuales condujeron a falla multiorgánica [6].
Un diagnóstico prenatal oportuno es de alta trascendencia en estos pacientes, ya que optimiza el manejo perinatal y facilita la toma de decisiones clínicas y éticas, proceso que no fue posible en el caso descrito [7].



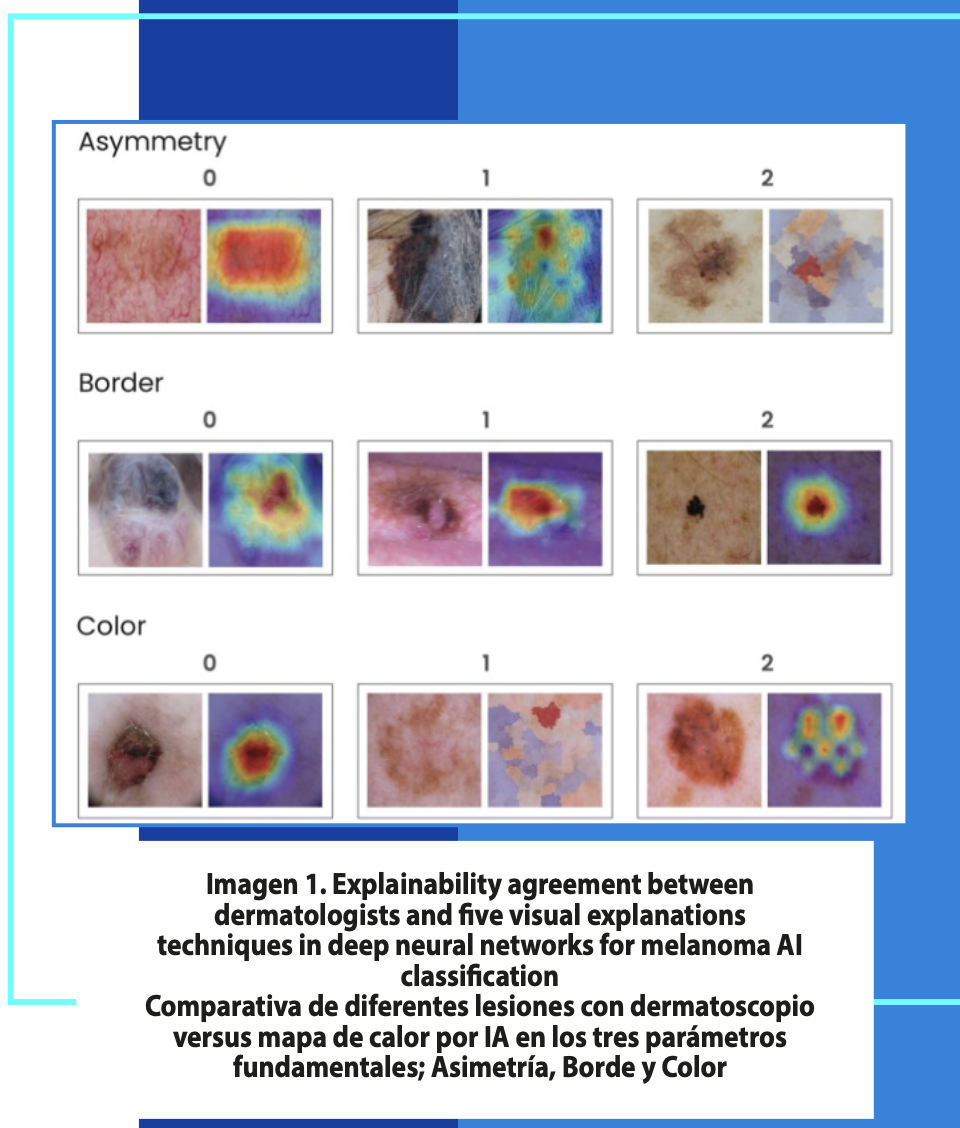 Inteligencia artificial en los servicios de dermatología
Inteligencia artificial en los servicios de dermatología
La incorporación de la Inteligencia Artificial (IA) en los servicios de salud ha comenzado a mostrar resultados concretos y medibles. En julio de 2021, el sistema Deep Ensemble for Recognition of Malignancy (DERM) fue implementado en dos hospitales del Servicio Nacional de Salud del Reino Unido, evidenciando un desempeño altamente favorable en el área de la dermatología. Los resultados reportados demostraron una precisión del 100 % en la detección de melanomas, así como un valor predictivo negativo del 100 %, lo que implica la ausencia de falsos negativos y refuerza su potencial como herramienta de apoyo diagnóstico en la práctica clínica.
En total, se evaluaron 14.500 pacientes, de los cuales 249 casos de melanoma fueron confirmados mediante estudio histopatológico. Adicionalmente, se identificaron 1.150 lesiones malignas en conjunto. Un hallazgo particularmente relevante fue que ninguno de los pacientes dados de alta con apoyo del sistema DERM consultó posteriormente por el mismo tipo y localización de la lesión previamente descartada, lo que respalda la seguridad, confiabilidad y utilidad clínica del modelo [1].
Este resultado constituye un hito sin precedentes en la aplicación de la inteligencia artificial en el ámbito médico-hospitalario. De acuerdo con los estudios, entre el 15 % y el 31 % de los casos evaluados fueron considerados elegibles para un alta segura, lo que permitió una reducción significativa de la carga asistencial de los especialistas y, al mismo tiempo, facilitó la derivación oportuna de lesiones con sospecha de cáncer de piel a los servicios de dermatología.
En conjunto, estos hallazgos confirman que la inteligencia artificial tiene el potencial de convertirse en un componente esencial de los servicios de salud, de manera comparable a lo que actualmente representan los dispositivos de dermatoscopia en la práctica clínica. No obstante, su adopción generalizada aún enfrenta diversos desafíos, particularmente en los ámbitos ético, regulatorio, técnico y de integración clínica, los cuales deben ser abordados de forma estructurada para garantizar un desarrollo e implementación seguros y efectivos [2].
 Uso de herramientas de terceros y soberanía tecnológica
Uso de herramientas de terceros y soberanía tecnológica
El costo de tecnologías como DERM se estima en aproximadamente 183.000 pesos por el procesamiento y análisis de una única lesión cutánea mediante inteligencia artificial. Este valor resulta inferior al promedio de la atención convencional si se consideran factores como el honorario del especialista, los costos operativos de hospitales o clínicas, la realización de biopsias y la gestión de consultas presenciales. Estas últimas podrían reducirse hasta en un 99,9 %, lo que representaría un ahorro presupuestal significativo para el sistema de salud a nivel nacional. Asimismo, esta optimización permitiría ampliar la cobertura en zonas rurales y facilitar el acceso a personas con dificultades de desplazamiento, limitaciones físicas o barreras laborales.
No obstante, la implementación de este tipo de tecnologías también plantea desafíos relevantes. Uno de los principales radica en que estos sistemas han sido entrenados con millones de imágenes correspondientes, en su mayoría, a poblaciones de demografía europea. En consecuencia, sería necesario un proceso de reentrenamiento y validación con poblaciones caucásicas, negras y mestizas, en concordancia con la diversidad étnica que caracteriza a nuestro país, con el fin de garantizar un desempeño clínico equitativo y seguro.
Adicionalmente, emerge el desafío de la dependencia tecnológica. Históricamente, Colombia y otros países de América Latina, a pesar de promover el desarrollo tecnológico, continúan siendo codependientes de sistemas extranjeros para responder a necesidades críticas en sectores como la banca, las corporaciones y los servicios de salud. Esta situación conlleva una fuga de recursos económicos y de capacidad tecnológica, limita la formación de talento humano especializado en el desarrollo de estas herramientas y perpetúa la dependencia de terceros. A ello se suma que la evolución de estas tecnologías suele estar determinada por los mercados con mayor capacidad de pago, lo que puede relegar problemáticas locales o étnicas específicas. En este contexto, determinadas características dermatológicas endémicas de algunas poblaciones corren el riesgo de ser subrepresentadas o ignoradas [3].
A pesar de los avances significativos observados en múltiples áreas del conocimiento, la inteligencia artificial se encuentra aún en una etapa relativamente temprana de desarrollo, con apenas cuatro años desde la aparición de sus modelos de lenguaje más influyentes. En este escenario, Colombia y sus servicios médicos y dermatológicos, respaldados por un sólido conocimiento clínico, deben comenzar a proyectar un futuro en el cual la IA deje de ser únicamente una herramienta de apoyo y se integre como un componente fundamental del servicio asistencial. Desde una perspectiva clínica, el balance costo-beneficio de estos desarrollos resulta viable, y la capacitación temprana de especialistas y residentes será clave para lograr una implementación progresiva, segura y efectiva.
Es un hecho que la inteligencia artificial constituye una parte esencial del futuro de la medicina. Como profesionales de la salud, comprometidos éticamente con el bienestar de los pacientes, recae sobre nosotros la responsabilidad de adaptarnos a estos cambios y orientar su desarrollo implementación en beneficio de quienes atendemos.